Gyne 02/2019
PMS und PMDS – Behandlungsmöglichkeiten in der Frauenarztpraxis, wenn die psychischen Symptome im Vordergrund stehen
Autorin: Anke Rohde

Einleitung
Zyklusabhängige Beschwerden körperlicher Art bzw. Beschwerdekomplexe, die als Prämenstruelles Syndrom (PMS) zusammengefasst werden können, sind häufige Beratungsanlässe in der Frauenarztpraxis; auch entsprechende Behandlungsstrategien gehören zur alltäglichen Praxis. Schwierig kann es werden, wenn die psychische Symptomatik mit ausgeprägten affektiven Symptomen (z. B. Gereiztheit, Wut, Anspannung, Stimmungslabilität, Depressivität) im Vordergrund steht.
In Abgrenzung vom „klassischen“ PMS kann man die Prämenstruelle Dysphorische Störung (PMDS) als die schwerste Form eines PMS bezeichnen, bei der zudem die ausgeprägten psychischen Beschwerden im Vordergrund stehen und den Leidensdruck verursachen.
Behandlung der PMDS auch in der Frauenarztpraxis – kein Hexenwerk!
Aktuell muss davon ausgegangen werden, dass zwischen 3−8 % aller Frauen im gebärfähigen Alter unter der Prämenstruellen Dysphorischen Störung (PMDS), der schwersten Form eines PMS, leiden [1]. Rechnet man sehr konservativ 3 % PMDS bezogen auf die 15,3 Millionen Frauen im Alter zwischen 20 und 50 Jahren in Deutschland [2], dann sind dies über 450.000 Betroffene, die pro Zyklus mehrere symptomatische Tage erleben. Es ist einfach nachzurechnen, dass sich das wiederum im Laufe der Reproduktivität zu mehreren Jahren aufaddiert. Grund genug also, sich mit diesem Thema näher zu beschäftigen.
Frauen, die sich im Internet über PMS bzw. zyklusabhängige psychische Probleme informieren, stoßen bald auf den Begriff „Prämenstruelle Dysphorische Störung“ (PMDS) und auf Angaben zur Behandlung dieses Symptomenkomplexes mit Antidepressiva vom SSRI-Typ. Weil der Einsatz von Antidepressiva nicht zur frauenärztlichen Grundkompetenz gehört, mag es zu Unsicherheiten führen, wenn eine Patientin sich mit diesem Anliegen vorstellt, und vielleicht auch dazu, dass Frauen nicht behandelt werden.
Im vorliegenden Artikel* soll deshalb der Schwerpunkt auf der Diagnosestellung der PMDS und der Behandlungsmöglichkeiten der psychischen Symptome, insbesondere mittels medikamentöser (antidepressiver) Strategien stehen, was aus Sicht der Autorin durchaus im Rahmen der frauenärztlichen Möglichkeiten liegt und befürwortet wird. Dafür sprechen mehrere Gründe:
- Frauen mit reiner PMDS (ohne sonstige psychiatrische Erkrankung) gehören auch nicht zur typischen Klientel von Psychiatern
- Nach der bisher gültigen ICD-10- Klassifikation, in der es keine Diagnosekategorie PMDS gibt (in der ICD-11 wird sich das voraussichtlich ändern) lässt sich die PMDS nicht eindeutig klassifizieren, und vor diesem Hintergrund kann die Gabe von Antidepressiva in solchen Fällen auch für Psychiater eine Off-label-Behandlung sein (was aber ja nicht gegen deren Einsatz spricht)
- Aufgrund der mehr oder weniger regelmäßigen Vorsorgeuntersuchungen besteht in der Frauenarztpraxis eine hohe Wahrscheinlichkeit, dass Frauen dieses „zyklusabhängige“ Thema irgend- wann ansprechen und Hilfe erwarten.
Zyklusabhängige Verschlechterungen von somatischen / psychischen Erkrankungen
Bei manchen Frauen finden sich zyklusabhängige Verschlechterungen bzw. Exazerbationen somatischer oder psychischer Störungen; zu nennen sind hier beispielsweise Asthma, Migräne oder Epilepsie bei den somatischen Erkrankungen, Depressionen, Angststörungen, aber auch Psychosen bei den psychischen Störungen. Berichtet die Patientin über zyklusabhängige Schwankungen einer solchen Erkrankung, empfiehlt sich zunächst die Führung eines Zyklustagebuches (€ Abb. 1,31), um den Zusammenhang mit dem Menstruationszyklus zu verifizieren.
Ergeben sich Hinweise auf zyklusabhängige Symptomschwankungen, sollte gemeinsam mit dem Behandler der psychischen Grunderkrankung überlegt werden, ob beispielsweise eine zyklusmodifizierte Therapie (z. B. Erhöhung der Dosis des jeweiligen Medikamentes für den betreffenden Zeitraum) oder die Zugabe einer „Pille“, evtl. auch im Langzyklus, hier Abhilfe schaffen kann. Umstellungen in der Medikation sollten immer von der Führung eines Zyklustagebuches (€ Abb. 1,31) begleitet werden, um den Effekt zu dokumentieren.
Das „klassische“ Prämenstruelle Syndrom (PMS)
Psychische und körperliche Veränderungen werden von vielen Frauen in der zweiten Zyklushälfte, besonders in der Woche vor der Menstruation, wahrgenommen. Nur etwa ein Viertel der Frauen im gebärfähigen Alter bemerkt überhaupt keine Änderungen der Befindlichkeit, das heißt im Umkehrschluss, dass etwa 75 % aller Frauen prämenstruelle Symptome zumindest wahrnehmen, häufig auch darunter leiden [3]. Die körperlichen Veränderungen sind dabei nicht immer von der Dysmenorrhoe abzugrenzen, insbesondere, wenn es sich um Beschwerden im Bereich des Unterleibes handelt (Bauchschmerzen, Gefühl des Aufgeblähtseins, etc.). Nicht nur durch körperliche Symptome, sondern auch durch psychische prämenstruelle Symptome fühlen sich Frauen beeinträchtigt. Diese können in ihrer Ausprägung sehr vielfältig sein; Verstimmungszustände, Konzentrationsstörungen und vermehrte Ungeduld bzw. Gereiztheit sind häufig.
Ein erster wichtiger Schritt ist die Selbstbeobachtung der Patientin mittels Zykluskalender (€ Abb. 1), weil ihr damit Zusammenhänge mit der Menstruation, aber auch mit besonderen Belastungen, Stress etc. deutlich werden und sie selbst Möglichkeiten der Verhaltensänderung und Entlastung erkennen kann. Die kurze Instruktion dazu kann Teil der psychosomatischen Beratung sein. Bei leichteren Beschwerden sind pflanzliche Präparate (z. B. Nachtkerzenöl, Mönchspfeffer), Vitamine (z. B. Vitamin B6) oder Empfehlungen zur Änderung des Lebens- und Ernährungsstiles durchaus empfehlenswert.
Vom PMS zur PMDS (Prämenstruelle Dysphorische Störung)
Aus psychiatrischer Sicht besteht das Problem mit der Diagnose „Prämenstruelles Syndrom“ darin, dass in der Vergangenheit darunter viele verschiedene Symptome subsumiert wurden und fast jede Studie zu therapeutischen Strategien ihre eigenen Kriterien verwendete. Insofern finden sich je nach Definition PMS- Häufigkeiten zwischen 25 und 50 % [3]. Ein wichtiger Wendepunkt war im Jahr 1987 die Etablierung von Forschungskriterien in der DSM (Diagnostisches und Statistisches Manual psychischer Störungen), dem Diagnosesystem der American Psychiatric Association (APA) − zunächst noch verortet in einer Kategorie für „Diagnosen, die weiterer Forschung bedürfen“. Es folgte eine intensive gesellschaftliche und wissenschaftliche Diskussion darüber, ob es sich tatsächlich um eine behandlungsbedürftige Störung, also um eine Krankheit handelt, oder ob damit normale Abläufe des weiblichen Körpers „medikalisiert“ werden. Ein wichtiger Meilenstein war im Jahr 2000 die Zulassung des Antidepressivums Fluoxetin durch die FDA (Federal Drug Administration) in den USA zur Behandlung der PMDS. Die sich schrittweise durchsetzende allgemeine Anerkennung als behandlungsbedürftige Störung führte dann 2013 schließlich zur Aufnahme der PMDS als eigenständiges Krankheitsbild mit klar definierten Kriterien in die 5. Revision der DSM (DSM-5) [4].
Aus Sicht der Autorin war die Etablierung der PMDS als eigenständiges Störungsbild richtig und notwendig, da nur damit die Aussicht besteht, dass betroffene Frauen in ihrem erheblichen Leidensdruck richtig wahr- genommen und behandelt werden.
Die typische PMDS: Dr. Jeykill und Mrs. Hide
Typisch für die PMDS ist das Auftreten verschiedener psychischer Symptome in der zweiten Zyklushälfte, oft auch nur in der Woche oder wenige Tage vor Beginn der Menstruation, die mit Eintreten der Blutung oder kurz danach wieder abklingen. Typisch sind Reizbarkeit, Anspannung und Affektlabilität mit der Tendenz zu unkontrollierten Wutausbrüchen, was häufig zu interpersonellen Konflikten führt. Am ehesten treten diese im familiären Umfeld auf, aber auch im beruflichen Umfeld oder bei anderen sozialen Kontakten (z. B. beim Umgang mit Behörden) können daraus Probleme resultieren. Im Einzelfall kommt es sogar zu fremdaggressiven Handlungen („Türenknallen“, tätliche Auseinandersetzungen mit dem Partner). Frauen leiden besonders darunter, wenn ihre problematischen Verhaltensweisen die Kinder betreffen, wenn sie diese ungerecht behandeln, sie anschreien oder wenn ihnen sogar „die Hand ausrutscht“. Auch prämenstruelle Depressivität mit Suizidalität kommt vor, bis hin zu Suizidversuchen.
Betroffene Frauen beschreiben sich selbst immer wieder „wie Dr. Jeykill und Mrs. Hide“. Sie berichten darüber, dass sie in dieser Zeit das Gefühl haben, die Kontrolle über sich selbst zu verlieren und dass sie Verhaltensweisen zeigen, die sie normalerweise inakzeptabel finden.
Diagnosekriterien der PMDS
Die Kernsymptome der PMDS sind dem affektiven Bereich zuzuordnen; das sind im einzelnen Affektlabilität, Reizbarkeit/Wut, depressive Verstimmung und Anspannung. Außer den körperlichen Manifestationen (zusammengefasst in einem Kriterium) betreffen auch die übrigen Symptome psychische Erlebnisweisen und Ausprägungen.
Nach DSM-5 liegt eine PMDS vor, wenn sich eine deutliche Beeinflussung der beruflichen Leistungsfähig- keit oder Konflikte durch die Symptome, mit Störung sozialer und familiärer Beziehungen, feststellen las- sen (€Tab. 1).
Für die Abrechnung gemäß ICD-10 sollten die Ziffern F38.8 („Sonstige nicht näher bezeichnete affektive Störungen“) in Kombination mit N94.3 („Prämenstruelle Beschwerden“) angegeben werden, solange eine eigene Diagnose „PMDS“ nicht existiert.
ICD-10 und PMDS Diagnosesicherung durch Zyklusdokumentation
Die zur Diagnosebestätigung ausdrücklich geforderte prospektive Erfassung der Symptome über zwei symptomatische Zyklen hat sich für uns auch in der Praxis bewährt, da differentialdiagnostisch infrage kommende andere Störungen (wie etwa Stimmungsinstabilität, chronische Depressionen über den gesamten Zyklus, z. B. im Rahmen einer „Borderline-Störung“, etc.) damit gut abgrenzbar sind. Die betroffene Frau profitiert ihrerseits von der Dokumentation, da sie mithilfe des Zyklustagebuches feststellen kann, ob ihre Probleme tatsächlich einen zeitlichen Bezug zur Menstruation haben oder ob doch andere Faktoren für ihre Beschwerden verantwortlich sind. Auch für die Verlaufsdokumentation unter Behandlung ist die Führung des Zyklustagebuches unbedingt zu empfehlen.
Inzwischen gibt es verschiedene Apps, die Frauen die Dokumentation ihres Zyklus und aller damit verbundenen Symptome auf Mobilgeräten erleichtern. Für die Dokumentation einer PMDS empfehlen wir die speziell auf die o.g. Kriterien abgestimmte Download-Version einer vor langer Zeit in der Gynäkologischen Psychosomatik in Bonn entwickelten Version eines Zykluskalenders (zum Ausdruck als Papier- und Stift-Variante auf [6]; dort findet sich auch ein Informationsblatt für Betroffene zum Herunterladen.
Therapie mit Hormonen / Kontrazeptiva im Langzyklus
Zunehmend häufiger kommen beim ausgeprägten prämenstruellen Syndrom Kontrazeptiva im Langzyklus zum Einsatz, was durch die weitgehende Ausschaltung der hormonellen Schwankungen die Symptomatik verbessert [7, 8]. Bei ausgeprägter PMDS-Symptomatik kann auch eine Kombination von Kontrazeptivum und SSRI sinnvoll sein. Erfolgt eine Neueinstellung auf ein Kontrazeptivum, würde sich aus psychiatrischer Sicht ein Präparat mit hohem Östrogen-Anteil empfehlen, da Östrogene per se positive Effekte auf die Stimmungslage haben können.
Therapie mit Antidepressiva vom SSRI-Typ – kontinuierlich oder intermittierend?
Seit Einführung der Diagnosekriterien für eine PMDS wurden eine Reihe doppelblinder, placebokontrollierter Therapiestudien zur Behandlung dieser Störung durchgeführt, die alle zum Ergebnis hatten, dass Antidepressiva aus der Gruppe der Serotonin-Wiederaufnahmehemmer (SSRI), (Fluoxetin, Citalopram, Sertralin, Paroxetin) wirksam sind [9, 10]. Darüber hinaus konnte auch für andere serotonerg wirkende Antidepressiva wie Venlafaxin (SNRI) oder Clomipramin (Trizyklikum) ein Wirksamkeitsnachweis vorgelegt werden.
Prinzipiell kann man zwei Formen der Verabreichung der SSRI unterscheiden: die kontinuierliche (über den gesamten Zyklus) und die intermittierende Gabe (nur in der zweiten Zyklushälfte). Für beide Darreichungsformen konnte in kontrollierten Studien die Wirksamkeit nachgewiesen werden, unabhängig von der Substanz; allerdings mit etwas besserer Wirksamkeit bei der kontinuierlichen Gabe.
Für den Beginn der Behandlung empfiehlt sich oft die durchgehende Gabe, da die Patientin damit zunächst einmal den Fokus ihrer Aufmerksamkeit vom Zyklusgeschehen weglenken kann. Wenn eine Beruhigung eingetreten ist, kann der Versuch der intermittierenden Gabe gemacht werden. Diese kann auch sinnvoll sein, wenn eine Verminderung der Libido eintritt, eine der typischen Nebenwirkungen eines SSRI.
In der eigenen Praxis hat sich eine Kombination beider Strategien bewährt, nämlich durchgehend eine niedrige Dosis zu geben und − falls trotzdem Symptome auftreten − in der zweiten Zyklushälfte die Dosis zu erhöhen bis zur Maximaldosis des Präparates. Die Patientin kann damit individuell auf ihre jeweilige Situation reagieren, was auch ihr subjektives Gefühl von Kontrolle wieder stärkt.
Wenn eine Medikation erfolgreich ist, kann nach einem 3/4 bis 1 Jahr ein Absetzversuch gemacht werden. Auch wenn die Wahrscheinlichkeit des Wiederauftretens der prämenstruellen Symptomatik hoch ist, kann eine Therapiepause vorgenommen werden, wenn sich durch den guten Therapieerfolg und vor allem die andere Bewertung der Problematik die familiäre Situation stabilisiert hat. Alle Beteiligten können die Zusammenhänge erkennen und einordnen, so dass sie besser mit den Symptomen umgehen können.
Wünscht die Betroffene keine Therapiepause, spricht aus ärztlicher Sicht nichts gegen eine längerfristige (d. h. auch jahrelange) Einnahme eines Antidepressivums.
Dosierungsvorschläge für SSRI / Off-Label-Behandlung
Da die Gabe von Antidepressiva in der frauenärztlichen Praxis wahrscheinlich nicht zur Routine gehört, werden in der Tabelle (unterhalb dieses Beitrags) einige Dosierungsvorschläge gemacht, die auf der praktischen Erfahrung der Autorin beruhen. Selbstverständlich ist in jedem Einzelfall die Frage eventueller Kontraindikationen oder Kontrolluntersuchungen zu berücksichtigen (wie etwa EKG-Kontrolle bei Frauen mit Hinweisen auf Herzerkrankungen, um eine QT-Verlängerung auszuschließen, Labor-Kontrollen, z. B. Leberwerte).
Aus Sicht der Verfasserin ist es sinnvoll, zunächst mit ein oder zwei Substanzen Erfahrungen zu machen (wie etwa Fluoxetin, falls etwas dagegen spricht, Sertralin) und mit niedrigen Dosierungen zu beginnen. Erfahrungsgemäß sind dabei die Nebenwirkungen sehr gering. Langsam können so eigene Erfahrungen mit der Verordnung dieser Substanzen gemacht werden.
Wenn die Patientin trotz der niedrigen Dosierungen sehr empfindlich reagiert, gibt es außerdem die Möglichkeiten, das Medikament in flüssiger Form Tropfen für Tropfen einzudosieren (verfügbar für Citalopram, Escitalopram, Paroxetin und Sertra- lin als Zoloft®).
Noch ein Hinweis zur „Off-Label-Behandlung“. Die meisten der hier erwähnten Medikamente sind für eine Reihe von Indikationen zugelassen: Depressionen, Angststörungen, einige auch für Zwangsstörungen und Posttraumatische Belastungsstörungen – alles Störungsbilder, bei denen die einzelnen beim PMDS auftreten- den Symptome vorkommen. Allerdings gibt es − wie bereits oben erwähnt − in Deutschland kein speziell für die PMDS zugelassenes Psychopharmakon; möglicherweise wird sich das auch lange nicht ändern. Nach dem Gemeinsamen Bundesausschuss ist der Off-Label-Use, der „zulassungsüberschreitende Einsatz eines Arzneimittels“, grundsätzlich erlaubt [12]. Als Kassenleistung ist nach dem Gemeinsamen Bundesausschuss eine Off-label-Behandlung dann möglich, wenn „damit eine schwerwiegende … die Lebensqualität auf Dauer nachhaltig beeinträchtigende Erkrankung behandelt wird, für die keine andere Therapie verfügbar ist und bei der aufgrund der Datenlage die begründete Aussicht besteht, dass mit dem betreffenden Präparat ein Behandlungserfolg (kurativ oder palliativ) erzielt werden kann„; zitiert wird ein Bundessozialgerichts-Urteil [13].
Es sollte gut dokumentiert sein, dass andere Therapiestrategien nicht hilfreich waren und dass die Patientin über die Off-Label-Behandlung informiert ist (sie muss aber u. E. nicht unterschreiben, dass sie das auf eigene Verantwortung einnimmt).
Wenn Sie sich trotz allem nicht dazu entschließen können, eine Patientin mit einem Antidepressivum zu behandeln, bleibt noch die Möglichkeit, sie mit den entsprechenden Empfehlungen zu ihrem Hausarzt zu schicken, der sehr viel häufiger solche Präparate einsetzt – viele Patienten mit Depressionen werden ausschließlich vom Hausarzt behandelt. Die Behandlung können Sie trotzdem begleiten, den Effekt beobachten und vielleicht dann beim nächsten Mal selbst die Verordnung vornehmen.
Sind Psychotherapie und Entspannungsverfahren sinnvoll?
Für die Kognitive Verhaltenstherapie (KVT) konnten durch randomisierte kontrollierte Studien gute Effekte für die milderen Varianten des PMS nachgewiesen werden [14]; besonders die Kombination von KVT und SSRI erwies sich als wirkungsvoll [15].
Bei der KVT werden vor allem Gedanken, Denkmuster und Überzeugungen im Zusammenhang mit Gefühlen und daraus resultierendem Verhalten überprüft und verändert. Der Umgang mit Konflikten in der Familie kann zusätzlich in der Psychotherapie systematisch eingeübt werden. Gerade bei solchen Maßnahmen ist die Einbeziehung des Partners hilfreich, da sich oft durch die bereits jahrelange Symptomatik die Konflikte chronifiziert und verhärtet haben und beide Partner von einer Neubewertung profitieren.
Das Erlernen von Entspannungstechniken (Progressive Muskelrelaxation, Autogenes Training, Yoga) kann Frauen im Umgang mit einem ausgeprägten PMS bzw. PMDS unterstützen – auch wenn die Kernsymptomatik Reizbarkeit, Affektlabilität etc. damit meist kaum beeinflusst wird.
Letzten Endes ist schon die Zyklusbeobachtung und -dokumentation mittels Zyklustagebuch als Verhaltensbeobachtung und damit erster Schritt der Verhaltenstherapie zu werten, denn dadurch lernen betroffene Frauen, den Einfluss von Stress und sonstigen Faktoren zu erkennen.
Antworten auf typische Fragen von Patientinnen
Auch oder gerade wenn Patientinnen sich selbst vorher informiert haben, treten immer wieder Fragen auf, die am ehesten mit dem Verlauf bzw. der Prognose und der Medikation zu tun haben. In Tabelle 3 (S. 35) sind zahlreiche typische Fragen zusammengestellt und beantwortet, die Frauen nach unserer praktischen Erfahrung stellen.
Fazit für die Praxis
- Bei der Prämenstruellen Dysphorischen Störung (PMDS) als schwerster Form des PMS stehen psychische Symptome wie Reizbarkeit, Wut, Anspannung, Stimmungslabilität, Depressivität und die daraus resultierenden interpersonellen Konflikte im Vordergrund. Frauen mit PMDS haben oftmals einen erheblichen Leidensdruck, insbesondere durch die Auswirkungen im familiären Bereich.
- Auch wenn der Einsatz dieser Medikamente nicht zu den Kernkompetenzen in der Frauenarztpraxis gehört, spricht aus Sicht der Verfasserin nichts dagegen, wenn Gynäkologinnen und Gynäkologen bei einer durch Zyklusdokumentation gesicherten PMDS Antidepressiva vom SSRI- Typ einsetzen. Diese sind i. d. R. gut verträglich, vor allem wenn mit niedrigen Dosierungen be- gonnen wird. Den Frauen kann damit eine Behandlungsoption an die Hand gegeben werden, die ihnen das Gefühl der Kontrolle auch in den prämenstruellen Tagen zurückgibt.
- Nach den eigenen Erfahrungen der Autorin gehört die Behandlung einer PMDS zu den einfach durchzuführenden und in der überwiegenden Zahl der Fälle rasch erfolgreichen Therapien, die auch die eine oder andere Ehe bzw. Beziehung retten kann.
Zusammenfassung
Zyklusabhängige Beschwerden körperlicher Art bzw. Beschwerdekomplexe, die als Prämenstruelles Syndrom (PMS) zusammengefasst werden können, sind häufige Beratungsanlässe in der Frauenarztpraxis; auch entsprechende Behandlungsstrategien gehören zur alltäglichen Praxis. Schwierig kann es werden, wenn die psychische Symptomatik mit ausgeprägten affektiven Symptomen
(z. B. Gereiztheit, Wut, Anspannung, Stimmungslabilität, Depressivität) im Vordergrund steht. In Abgrenzung vom „klassischen“ PMS kann man die Prämenstruelle Dysphorische Störung (PMDS) als die schwerste Form eines PMS bezeichnen, bei der zudem die ausgeprägten psychischen Beschwerden im Vordergrund stehen und den Leidensdruck bestimmen.
Zahlreiche kontrollierte Studien konnten die Effektivität der Behandlung mit Antidepressiva vom SSRI-Typ zeigen, sowohl für die kontinuierliche Gabe über den gesamten Zyklus als auch intermittierend (nur in der zweiten Zyklushälfte). Die Gabe von SSRI ist sinnvoll,wenn andere Therapiestrategien (wie etwa ein Kontrazeptivum im Langzyklus) nicht effektiv oder kontraindiziert sind.
Im vorliegenden Artikel werden neben den diagnostischen Kriterien der PMDS ausführliche Hinweise zur Behandlung mit Antidepressiva vom SSRI-Typ sowie Antworten auf häufige bzw. typische Fragen von Patientinnen gegeben.
Schlüsselwörter: PMS, PMDS, Antidepressiva, SSRI, Zyklustagebuch
* Enthält Auszüge aus dem Buch „Psychosomatik in der Gynäkologie. Kompaktes Wissen – Konkretes Handeln“ vonARohde,AHocke,ADorn (2017). Mit freundlicher Genehmigung des
Schattauer-Verlages.
Literatur unter: https://medizin.mgo-fachverlage.de/gynaekologie/gyne.html
Korrespondenzadresse:
Prof. Dr. med. Anke Rohde
FÄ f. Psychiatrie u. Psychotherapie
Gynäkologische Psychosomatik
Universitätsfrauenklinik Bonn
53105 Bonn
anke.rohde@ukbonn.de
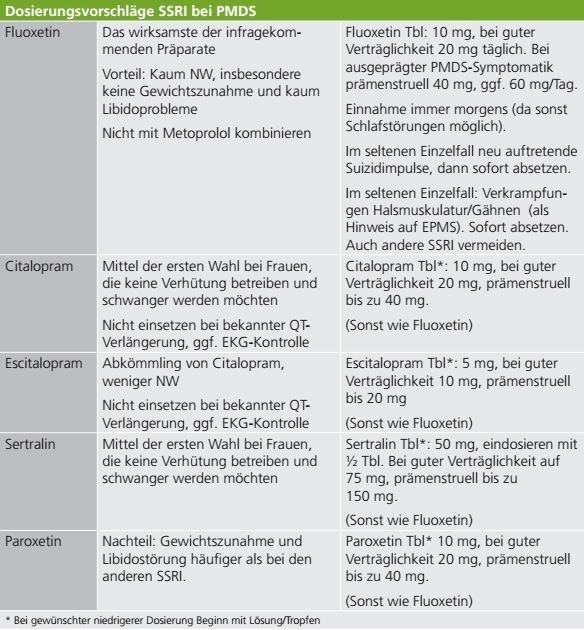
Dosierungsvorschläge für SSRI bei der PMDS nach [11], modifiziert.

